疾病概述
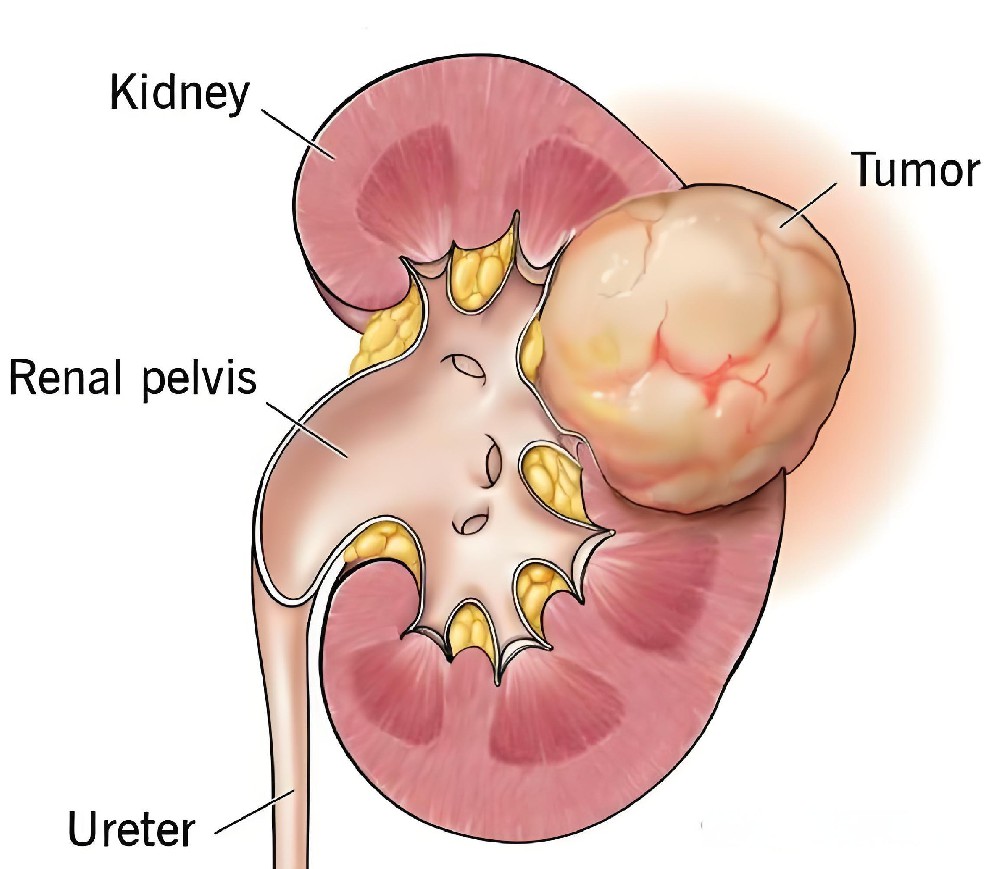
肾癌是发生于肾小管上皮的恶性肿瘤,是泌尿系统常见的恶性肿瘤之一,占成人恶性肿瘤的2%-3%。好发年龄50-70岁,男性发病率约为女性的2倍。近年来肾癌发病率呈上升趋势,与环境变化、检查手段进步、寿命延长等因素有关。肾癌早期症状隐匿,约30%-40%患者诊断时已发生转移,晚期预后较差,5年生存率约10%-20%。
主要病因
吸烟:是肾癌重要的危险因素,吸烟者发病风险是不吸烟者的2-3倍。
肥胖:肥胖与肾癌发病相关,BMI>30kg/㎡者风险升高。
高血压:长期高血压患者肾癌发病风险增加。
职业暴露:长期接触镉、铅、石油产品、石棉、有机溶剂等。
肾疾病:慢性肾功能不全、长期血液透析、肾囊肿(多囊肾)等。
遗传因素:家族性肾癌约占4%,包括Von Hippel-Lindau(VHL)综合征、遗传性乳头状肾癌、遗传性平滑肌瘤病和肾癌(HLRCC)。
放射线暴露:长期接触放射性物质。
其他因素:高脂饮食、饮酒、某些药物(长期使用非那西汀)。
常见症状
血尿:最常见的症状,约占70%-80%患者,通常为间歇性无痛性肉眼血尿,也可为镜下血尿。
腰痛:腰部持续性或阵发性隐痛、钝痛,肿瘤增大或侵犯周围组织时疼痛加重。
腹部包块:约20%-30%患者可在上腹部或腰部触及肿块,质地坚硬,表面不规则。
全身症状:
发热:约20%患者出现,多为低热,抗生素治疗无效
体重下降:不明原因的消瘦、乏力
贫血:面色苍白、头晕、乏力
高血压:肿瘤压迫肾血管或产生肾素,导致血压升高。
肾外症状(副肿瘤综合征):
红细胞增多症:红细胞增多
高钙血症:血钙升高,可导致多尿、烦渴、恶心
淀粉样变性:全身淀粉样蛋白沉积
转移症状:
骨痛:骨转移引起
咳嗽、咯血:肺转移
肝肿大、黄疸:肝转移
病理分类
透明细胞癌(70%-80%):最常见类型,起源于肾近曲小管,恶性程度较高。
乳头状肾细胞癌(10%-15%):分为Ⅰ型(预后较好)和Ⅱ型(预后较差)。
嫌色细胞癌(5%-10%):起源于集合管,恶性程度相对较低。
集合管癌:少见,起源于肾集合管,恶性程度高。
其他类型:髓样癌、未分类癌等。
TNM分期(AJCC第8版)
原发肿瘤(T)
T1:肿瘤≤7cm
T1a:肿瘤≤4cm
T1b:肿瘤>4cm但≤7cm
T2:肿瘤>7cm
T2a:肿瘤>7cm但≤10cm
T2b:肿瘤>10cm
T3:肿瘤侵犯肾静脉、下腔静脉或同侧肾上腺
T3a:肿瘤侵犯肾静脉或其分支,或侵犯肾周脂肪组织,但未超过肾周筋膜
T3b:肿瘤侵犯横膈以下下腔静脉
T3c:肿瘤侵犯横膈以上下腔静脉或侵犯下腔静脉壁
T4:肿瘤侵犯肾周筋膜外或侵犯同侧肾上腺
区域淋巴结(N)
N0:无区域淋巴结转移
N1:有区域淋巴结转移
远处转移(M)
M0:无远处转移
M1:有远处转移
临床分期组合
Ⅰ期:T1 N0 M0
Ⅱ期:T2 N0 M0
Ⅲ期:T3 N0-1 M0,T1-2 N1 M0
Ⅳ期:T4任何NM0,任何TN1M1,任何T任何NM1
诊断
实验室检查:
血常规:血红蛋白、红细胞、血小板
肾功能:血肌酐、尿素氮、GFR
肿瘤标志物:尚无特异性标志物,CEA、CA19-9可升高
肾外表现:血钙、红细胞计数、肝功能
影像学检查:
超声:首选初筛方法,可发现肾脏占位
腹部增强CT:评估肿瘤大小、浸润范围、淋巴结转移
肾脏MRI:对软组织分辨率更高,适用于碘造影剂过敏者
PET-CT:用于远处转移筛查
肾动脉造影:必要时评估肿瘤血供
预防与随访
戒烟限酒:有效降低发病风险
控制体重:BMI维持在18.5-24.9
治疗基础疾病:控制高血压、改善肾功能不全
健康饮食:减少高脂、高蛋白饮食,多吃蔬果
避免职业暴露:加强劳动保护,避免接触镉、石棉等
定期体检:高危人群定期进行肾脏超声检查
遗传咨询:有家族史者进行基因检测
随访:术后前2年每3-6个月复查,第3-5年每6个月一次,5年后每年一次