疾病概述
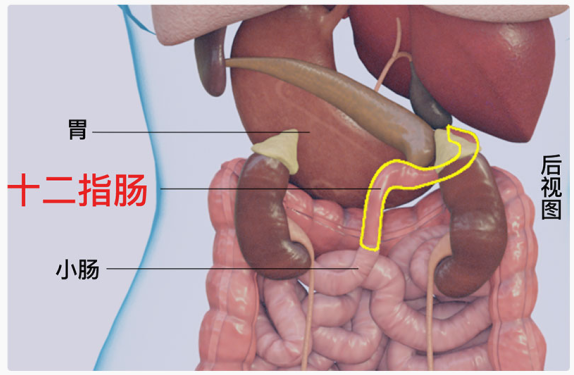
十二指肠癌是发生于十二指肠黏膜的恶性肿瘤,是原发性小肠癌中相对少见的类型。十二指肠是消化道溃疡、肿瘤的好发部位,但十二指肠癌仅占消化道恶性肿瘤的0.3%-0.5%,占小肠恶性肿瘤的30%-40%。好发年龄50-70岁,男性略多于女性。由于十二指肠解剖位置特殊,位于胃和空肠之间,又是胆汁和胰液的共同通道,十二指肠癌早期症状不典型,易与消化性溃疡、慢性胃炎混淆,诊断时多为晚期。
主要病因
腺瘤性息肉:十二指肠腺瘤是重要的癌前病变,尤其是家族性腺瘤性息肉病(FAP)和Peutz-Jeghers综合征患者。
慢性炎症:克罗恩病、慢性十二指肠炎、乳糜泻等长期慢性炎症刺激可增加癌变风险。
胰腺疾病:慢性胰腺炎、胰腺导管内乳头状黏液性肿瘤(IPMN)累及十二指肠时风险升高。
胆胰合流异常:先天性胆胰管汇合异常导致胰液反流,刺激十二指肠黏膜。
遗传因素:林奇综合征(Lynch综合征)、家族性腺瘤性息肉病等遗传性肿瘤综合征。
饮食习惯:高脂、高蛋白饮食,饮酒,吸烟等。
幽门螺杆菌感染:可能增加发病风险。
十二指肠憩室:长期刺激可能导致恶变。
常见症状
早期症状:通常无明显症状或表现为非特异性上腹不适、消化不良。
上腹痛:最常见的症状,持续性或阵发性加重,与进食有关。
黄疸:肿瘤侵犯壶腹部或胆总管下端,导致胆道梗阻,出现皮肤、巩膜黄染,小便深黄,陶土样便。
消化道出血:表现为黑便、呕血,或贫血、乏力、头晕等症状。
腹部包块:晚期可在右上腹触及肿块。
梗阻症状:
梗阻性黄疸:胆道梗阻
十二指肠梗阻:恶心、呕吐、腹胀,呕吐物含胆汁
胰腺梗阻:腹痛、脂肪泻、糖尿病
全身症状:体重下降、食欲减退、乏力、发热等。
病理分类
腺癌(80%-90%):最常见,包括乳头状腺癌、管状腺癌、黏液腺癌
类癌(神经内分泌肿瘤):约占10%-20%,恶性程度相对较低
肉瘤:平滑肌肉瘤、胃肠道间质瘤(GIST)等
淋巴瘤:原发性十二指肠淋巴瘤
其他类型:鳞状细胞癌、未分化癌等
TNM分期(AJCC第8版)
原发肿瘤(T)
Tis:原位癌
T1:肿瘤侵犯固有层或黏膜下层
T2:肿瘤侵犯固有肌层
T3:肿瘤穿透固有肌层达浆膜下或无腹膜覆盖的肠周组织,<2cm
T4:肿瘤穿透脏层腹膜或直接侵犯其他器官或结构
区域淋巴结(N)
N0:无区域淋巴结转移
N1:1-3个区域淋巴结转移
N2:≥4个区域淋巴结转移
远处转移(M)
M0:无远处转移
M1:有远处转移
临床分期组合
0期:Tis N0 M0
Ⅰ期:T1-2 N0 M0
Ⅱ期:T3 N0 M0
ⅢA期:T4 N0 M0
ⅢB期:任何T N1 M0
ⅢC期:任何T N2 M0
Ⅳ期:任何T任何N M1
诊断
实验室检查:
血常规:贫血、白细胞升高
肝功能:胆红素、转氨酶升高
肿瘤标志物:CEA、CA19-9可升高
影像学检查:
上消化道造影:显示十二指肠充盈缺损、狭窄
CT或MRI:评估肿瘤大小、浸润范围、淋巴结转移、远处转移
超声内镜(EUS):评估肿瘤浸润深度,引导穿刺活检
ERCP(内镜逆行胰胆管造影):显示胆胰管梗阻情况,可行活检
内镜检查:
上消化道内镜:直观观察肿瘤形态,取活检
十二指肠镜检查:更好观察乳头区及十二指肠降部
预防与随访
定期体检:高危人群定期进行胃镜检查
治疗癌前病变:切除腺瘤性息肉,治疗慢性炎症
健康饮食:减少高脂、高蛋白食物摄入,多吃蔬菜水果
戒烟限酒:降低发病风险
随访:术后前2年每3-6个月复查,第3-5年每6个月一次,5年后每年一次