疾病概述
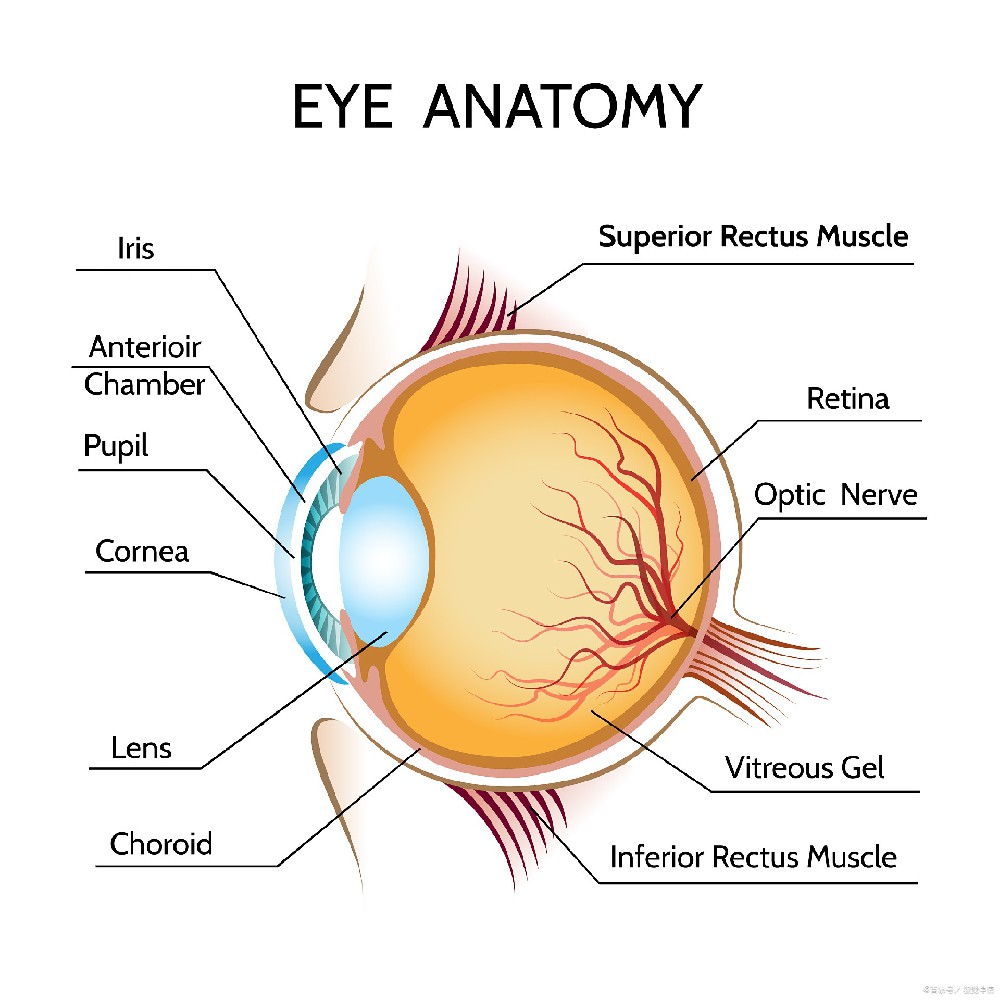
眼癌是发生于眼内或眼附属器组织的恶性肿瘤,发病率较低,但严重威胁视力和生命。包括原发性眼内肿瘤(如视网膜母细胞瘤、葡萄膜黑色素瘤)和转移性眼内肿瘤(如脉络膜转移癌)。好发部位为视网膜、葡萄膜(虹膜、睫状体、脉络膜)和眼附属器(眼睑、结膜)。不同类型眼癌的发病年龄差异较大,视网膜母细胞瘤多见于儿童,葡萄膜黑色素瘤多见于成人。早期诊断和治疗对预后至关重要。
主要病因
遗传因素:视网膜母细胞瘤与RB1基因突变密切相关,约40%患者为遗传性,可自父母遗传。
紫外线暴露:长期紫外线辐射是眼睑皮肤癌、结膜鳞状细胞癌的重要危险因素。
病毒感染:HPV感染与结膜、眼睑鳞状细胞癌相关;EB病毒与淋巴瘤相关。
黑色素细胞异常:葡萄膜黑色素瘤源于黑色素细胞恶性转化,可能与先天性色素痣恶变有关。
其他眼病演变:长期葡萄膜炎、眼内反复出血、眼内异物存留可能继发恶性变。
年龄与性别:葡萄膜黑色素瘤好发于50岁以上成人,男女比例约1.5:1;视网膜母细胞瘤多见于5岁以下儿童。
常见症状
视力异常与视野缺损:单眼视力下降、视物模糊或视野缺失,儿童可能因无法准确表达而出现频繁揉眼、眯眼或撞物行为。
白瞳症(Leukocoria):视网膜母细胞瘤的典型表现,因肿瘤遮挡光线反射,瞳孔区呈现白色反光,见于85%的患儿。
眼球突出与位移:葡萄膜黑色素瘤等肿瘤生长导致眼球向前突出或向一侧偏移,伴结膜充血水肿。
疼痛与炎症反应:晚期肿瘤坏死、出血或继发青光眼引发眼痛、头痛,伴结膜充血、角膜水肿。
眼睑肿胀与下垂:肿瘤侵犯眼外肌或眶内结构引起。
复视:眼肌受累或神经侵犯导致。
全身症状:少数晚期患者可出现体重下降、乏力等。
主要类型与分类
视网膜母细胞瘤(儿童最常见):
分型:内生型、外生型、混合生长型、弥漫生长型、苔藓生长型
分期:眼内期、青光眼期、眼外扩展期、全身转移期
葡萄膜黑色素瘤(成人最常见):
按部位分:虹膜黑色素瘤、睫状体黑色素瘤、脉络膜黑色素瘤
按细胞分型:梭形细胞型(预后较好)、上皮样细胞型(预后较差)
其他类型:
眼睑基底细胞癌:最常见眼睑恶性肿瘤
结膜鳞状细胞癌:与HPV感染相关
眼内淋巴瘤:多为全身淋巴瘤累及眼部
临床分期
眼内肿瘤尚无统一分期系统,通常根据肿瘤大小、位置、浸润范围进行分期:
早期:肿瘤小,局限于眼内,未侵犯重要结构
中期:肿瘤较大,累及视网膜、视神经
晚期:肿瘤侵犯眼外结构,或已有远处转移
诊断
眼底检查:散瞳后直接检眼镜或广角眼底照相
影像学检查:
眼部B超:显示肿瘤位置、大小、内部回声,视网膜母细胞瘤多伴有钙化
CT/MRI:评估肿瘤范围、视神经侵犯、颅内转移
眼底荧光血管造影(FFA):评估肿瘤血供
超声生物显微镜(UBM):评估睫状体、虹膜肿瘤
光学相干断层扫描(OCT):评估视网膜结构
病理活检:必要时穿刺或手术切除确诊
预防与随访
遗传咨询:有家族史者进行基因检测
儿童筛查:有家族史儿童从出生起定期进行眼底检查(每3-6个月)
紫外线防护:户外活动时佩戴防紫外线眼镜、宽檐帽
规律体检:成人50岁以上每年眼底检查
早期症状监测:儿童出现斜视、畏光或瞳孔区反光异常立即就诊
随访:治疗后根据肿瘤类型分期,每1-6个月复查眼底及影像学