疾病概述
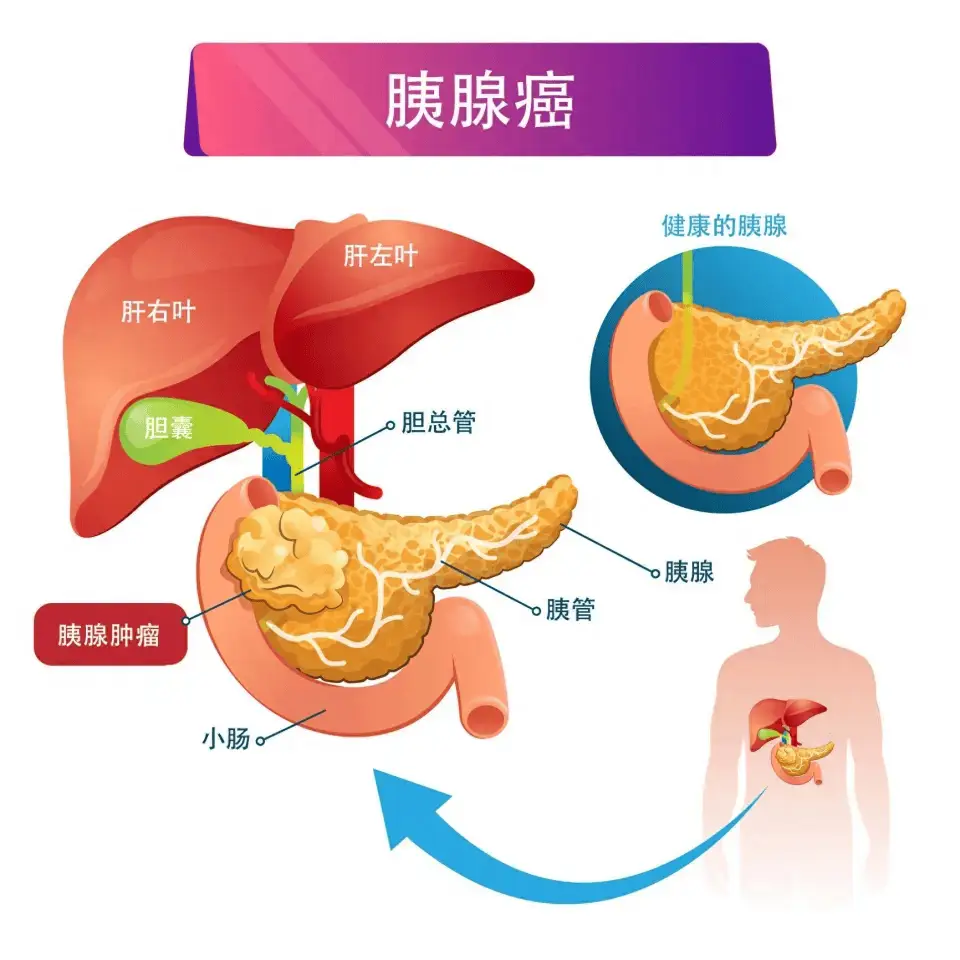
胰腺癌是一种发生在胰腺外分泌腺的恶性肿瘤,因其早期症状不明显、恶性程度高、预后差,被称为"癌中之王"。发病率位居恶性肿瘤第7位(男性)和第11位(女性),占恶性肿瘤相关死亡率第6位。其中胰头癌最常见(约占70%),胰体尾癌较少见。由于胰腺位置深在,肿瘤早期不易发现,确诊时多为晚期,5年生存率仅约10%-15%。
主要病因
遗传因素:约10%患者具有家族遗传性,BRCA1/2、PALB2等基因突变增加患病风险。
慢性胰腺炎:特别是遗传性胰腺炎和家族性胰腺炎患者,癌变风险显著升高。
糖尿病:新发糖尿病(尤其是>50岁)可能是胰腺癌早期征象。
吸烟:吸烟使胰腺癌发病风险升高2-3倍,是唯一明确的环境危险因素。
高脂饮食:长期高脂、高蛋白、低纤维饮食增加风险。
饮酒:长期大量饮酒与慢性胰腺炎及癌变相关。
肥胖:BMI>30kg/㎡者风险升高。
职业暴露:长期接触某些化学物质(萘胺、联苯胺等)。
常见症状
早期症状:
上腹部不适或隐痛:易与胃肠疾病混淆
食欲减退、消化不良、脂肪泻
不明原因消瘦
进展期症状:
持续性剧烈腹痛:放射至腰背部,夜间加重,蜷曲位可减轻
梗阻性黄疸:皮肤、巩膜黄染,小便深黄,陶土样便
体重急剧下降:晚期呈恶病质状态
血糖异常:新发糖尿病或原有糖尿病加重
腹水、腹块:晚期患者可触及上腹部肿块
转移症状:
骨痛(骨转移)
咳嗽、咯血(肺转移)
肝肿大、黄疸加重(肝转移)
分类与分期
病理分类
导管腺癌(占90%以上):恶性程度高,预后差
腺泡细胞癌:较少见,多发生于年轻患者
黏液性囊腺癌:相对恶性程度较低
神经内分泌肿瘤:包括胰岛素瘤、胃泌素瘤等,部分为恶性
其他类型:导管内乳头状黏液癌(IPMN)、实性假乳头状瘤等
TNM分期(AJCC第8版)
原发肿瘤(T)
Tis:原位癌
T1:肿瘤局限于胰腺内,最大径≤2cm
T2:肿瘤局限于胰腺内,最大径>2cm但≤4cm
T3:肿瘤侵犯胰腺外,但未累及腹腔干和肠系膜上动脉
T4:肿瘤侵犯腹腔干或肠系膜上动脉(不可切除)
区域淋巴结(N)
N0:无区域淋巴结转移
N1:1-3个淋巴结转移
N2:≥4个淋巴结转移
远处转移(M)
M0:无远处转移
M1:有远处转移
临床分期组合
Ⅰ期:T1N0M0
Ⅱ期:T2N0M0,T1N1M0,T2N1M0
Ⅲ期:T3N0M0,T3N1M0,T3N2M0
Ⅳ期:任何TN0-2M1,T4任何NM0
诊断
肿瘤标志物:CA19-9(最常用,敏感性约70%-80%),CEA、CA125可升高。
影像学检查:
增强CT:首选评估手段,显示肿瘤位置、大小、血管侵犯
胰腺MRI/MRCP:更清晰显示胆道梗阻
PET-CT:用于检测远处转移
内镜超声(EUS):评估可切除性并引导穿刺活检
病理活检:经皮或EUS引导下穿刺,明确诊断
预防与随访
定期体检:高危人群建议50岁起每1-2年行胰腺超声或CT检查
控制血糖:新发糖尿病患者需排查胰腺癌
健康饮食:减少红肉、加工肉摄入,增加膳食纤维
规律运动:每周至少150分钟中等强度运动
戒烟限酒:有效降低发病风险
随访:术后前2年每3个月复查,第3-5年每6个月一次,5年后每年一次